健康新知
-
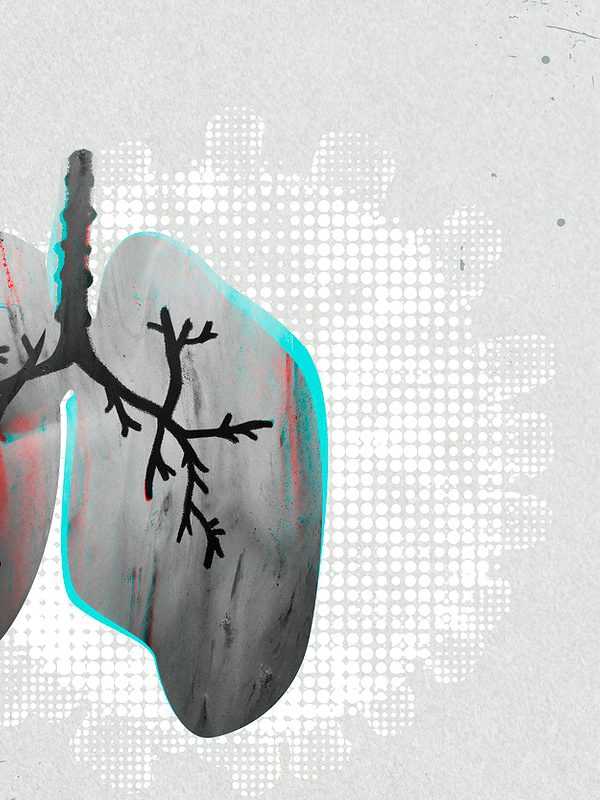
胸腔常見病症-肺炎及COPD
胸腔內科 邱立忠醫師 2019年12月在中國武漢地區,出現新冠肺炎病例,造成全世界疫情大爆發,諸多人因而死亡。新冠肺炎傳播途徑為直接接觸病毒分泌物或飛沫傳染,臨床表現以呼吸道症狀為主,少部分病人會有腹瀉,味覺或嗅覺喪失等。臨床資料顯示,年紀和慢性疾病是死亡的高危險因子。一般民眾出入公共場所或人潮擁擠處,應佩戴一般醫用口罩,落實正確洗手動作,搭配使用酒精或漂白水進行環境消毒。 肺炎定義及症狀 肺炎為下呼吸道肺部實質等處受到病原菌感染之肺部發炎,臨床表現包括咳嗽或(膿)痰、氣促、喘鳴、胸部不適或胸痛等。2018年國人十大死因中,肺炎為第三名,慢性下呼吸道疾病(如慢性阻塞性肺疾病)為第七名,可見胸腔感染病症對國人健康的影響。 胸腔疾病中,多數以肺炎表現,可造成急性或慢性呼吸衰竭。以慢性阻塞性肺疾病(簡稱COPD)為例,是對有害微粒或氣體之慢性發炎反應而造成持續性呼吸道阻塞疾病;危險因子包含抽煙,空氣汙染(如吸入職場塵埃、化學物質、有害煙霧)等。典型症狀以慢性咳嗽、咳痰、胸悶、漸進性呼吸困難為主,有時肺部伴有哮鳴音;肺功能檢查是診斷的必要工具,可以用來評估COPD的嚴重程度。 慢性阻塞性肺疾病治療方式及建議 治療方面,以戒菸為首要目標,可減緩肺功能惡化的速度。藥物治療以長效型支氣管擴張劑為主,適當的藥物治療可以降低急性惡化的頻率,改善病人健康狀態與運動耐受力。病人常容易因細菌或病毒之呼吸道感染,造成呼吸症狀急性惡化,建議施打流行性感冒及肺炎鏈球菌疫苗。COPD患者都應在胸腔內科專科醫師的評估下,根據症狀嚴重程度、急性惡化風險、症狀及患者對藥物反應程度來量身打造適合的治療方式。嚴重時可考慮接受肺部復健運動治療,改善呼吸道症狀、提升生活品質。 COPD患者必須認知疾病本質及疾病進展風險,並持續監測臨床症狀,配合醫囑治療,戒菸和降低環境空氣汙染物暴露,方能有較佳的疾病控制和良好的生活品質。 -
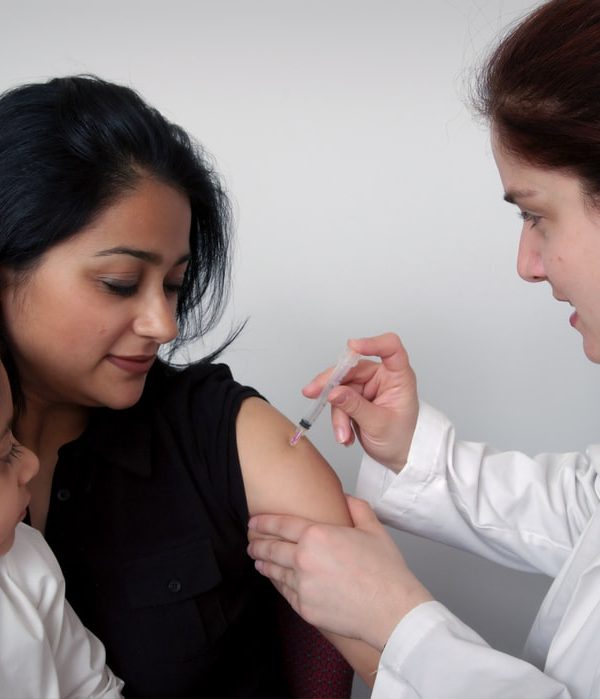
小小疫苗大大保護
過敏免疫科/兒科 吳維峯醫師 成人需要什麼預防注射?成人在下列幾種情況下是有其必要的: 1. 幼兒時漏打了某種疫苗。 2. 幼兒時雖有接種疫苗,但抗體已消失、或原來就未產生抗體。 3. 非幼兒時的例行預防針,但對成人階段某些人(高危險群)有接種必要。 4. 旅遊需要之特別考量。 哪些疫苗是成人預防注射項目呢?一般情況下,建議下述七種:肺炎鏈球菌疫苗、A型肝炎疫苗、B型肝炎疫苗、德國麻疹三合一疫苗(MMR) 、白喉/破傷風/百日咳 三合一補追疫苗(Tdap, Adacel)、流行性感冒疫苗、人類乳突病毒疫苗(HPV)。 以「肺炎鏈球菌疫苗」為例,肺炎鏈球菌是臨床上極為重要的細菌,它會造成中耳炎,鼻竇炎以及支氣管炎,此類感染症狀較和緩。但當患者因病毒感染或免疫力下降時,可能引發嚴重的侵襲性感染。所謂侵襲性感染是指病菌侵入原本該為無菌的部位,引起各種侵襲性症狀,包括肺炎,菌血症和腦膜炎,此時可能引起嚴重併發症。一般而言,若併發菌血症之肺炎,其致死率為10-20%;若為老年人則致死率提高至60%,在免疫功能不全及各種慢性器官衰竭等高危險群患者,致死率也高達50%。侵襲性肺炎鏈球菌感染主要流行季節為冬季至春季。 目前國內對於成人肺炎鏈球菌疫苗接種的建議為19到64歲民眾如有感染疾病之風險及免疫功能低下者(包括人類免疫缺乏病毒感染者、脾臟功能缺損者、器官移植者、接受免疫抑制劑治療者,慢性心血管疾病、慢性肺臟疾病、慢性肝腎疾病、糖尿病患、腦脊髓液滲漏病患、人工耳植入者),可依建議自費接種「13價結合型肺炎鏈球菌疫苗」,65到74歲民眾建議自費接種,75歲以上長者符合國家預防接種政策可公費接種「23價肺炎鏈球菌多醣體疫苗」。 國際醫學期刊Lancet曾發表研究發現,年過60歲,隨著年齡增長,體內殲滅病菌的白血球,如巨噬細胞、自然殺手細胞功能下降,導致免疫功能逐漸下降!目前台灣50歲以上每3.6人就有1人有慢性疾病,65歲以上每2人就有1人有慢性疾病,有超過3成的人合併兩種以上慢性病,且慢性病患者感染肺炎鏈球菌肺炎的風險更是高出健康成人3至7倍!呼籲50歲以上抵抗力較弱、感染風險偏高的慢性心臟病及糖尿病患者儘快接種。 目前預防成人肺炎鏈球菌疫苗有新型13價結合型疫苗以及舊型23價多醣體疫苗,兩者差異包含保護力時間長短,建議只要是首次接種的民眾,不妨直接選擇自費施打保護力時間長達5至10年的新型13價結合型疫苗。本院提供本院提供自費疫苗接種服務,歡迎民眾多加使用。 成人預防接種建議時程表 兒童預防接種建議時程表 ☎西園院區服務專線:(02)2307-6978 ☎永越院區服務專線:(02)2332-9888 -
顧好肝膽腸胃 從飲食開始
營養科 謝宜珊營養師 有句廣告詞:「腸若好,人不老」。可想而知,想要保持強健,不能只顧外表,尤其腸胃健康主宰人體的營養供應,若消化吸收能力減弱,免疫力下降,氣色自然不好。再者,隨著生活富足,食物不虞匱乏,但不患寡而患不均,加上緊湊繁忙的生活步調,使胃腸問題頻繁發生,尤其是應酬、聚餐等活動,容易吃得太多、太撐,更容易讓胃腸不適,增加慢性疾病的風險。因此,關心「肝膽腸胃」的健康,應避免「病從口入」,從飲食來下手。 食物慎選 身體好 食物是提供身體所需營養素的主要來源,但出現症狀不適時,應限量或避免特定食物、刺激性調味料、含酒精或咖啡因之飲料或食物,這些易使腸道蠕動過快,並刺激腸胃道黏膜;而油脂含量高的食物,如油炸食品,易刺激胃酸分泌、延長腸胃排空,造成腹脹。有時腸胃炎會造成短暫的乳糖不耐,若再食用乳製品,也易導致腹痛或腹瀉加劇。 以下是肝膽腸胃常見問題的飲食注意事項,透過循序漸進的飲食調整,顧好腸胃,幫助從日常飲食中「吃出健康」。 ►胃食道逆流 飲食建議採低脂、高蛋白質、適度纖維質;避免酒、咖啡、巧克力、乳製品、過酸、甜、油或辛辣食物。避免睡前進食或吃宵夜,勿暴飲暴食,盡量少量多餐,若單以甜食或醣類食物進食,會加劇胃酸的分泌。餐後不要立即坐下或躺下,飯後走動可幫助消化。另外肥胖的患者,應考慮減重 ►脂肪肝 戒酒、控制體重與減少熱量的攝取,對於已累積於肝臟內的過多脂肪,要藉由適度而持之以恆的運動習慣來消耗。 ►膽結石 採用低脂高蛋白飲食,如牡蠣、雞胸肉、蛋等食材,並避免油炸、油膩等烹調方法,也要避免長期空腹。多吃蔬果養成高纖維飲食習慣。 ►大腸激躁症 目前已有研究證實Low-FOMAP(Fermentable Oligosaccharides Disaccharides Monosaccharides And Polyols)低腹敏飲食,可改善及緩解大腸激躁症或過敏性腸炎患者的症狀。不過,並非所有的FODMAP都是腸躁症的誘發因子,情況因人而異;若能控制特定FODMAP食物,就可大幅舒緩或避免症狀的發生。 FODMAP飲食是一種富含短鏈碳水化合物及糖醇的飲食,短鏈碳水化合物及糖醇經腸內細菌分解及發酵後,易導致腸道滲透壓改變、產生大量氣體,造成腹脹、腹痛、腹瀉等腸道不適。一旦攝取過多時,無法在小腸被吸收而直接進入大腸,帶入水分、造成腹瀉。飲食中常見的高FODMAP食物來源,包含:蔬菜類(綠花椰菜、洋蔥、高麗菜、蘆筍等)、乳製品(牛奶、起司、優格等)、堅果類、市售含糖飲料(添加高果糖玉米糖漿或蜂蜜)、無糖口香糖及無糖飲料(如:零卡可樂)等。雖然低FODMAP飲食可緩解腸道不適,但因飲食限制較多,較難遵從。 患者除了採低FODMAP飲食外,或許還可嘗試改變飲食習慣來調整,包括:1規律的進食時間有利腸道蠕動、2適當的進食份量避免吃過飽、3均衡攝取六大類食物、4以新鮮蔬果取代加工製品、5腹瀉型患者建議少吃奇異果、火龍果、竹筍、木耳等高纖食物,便秘型患者建議多攝取高纖維質食物並搭配足夠水分,以減緩便秘症狀。 另外,引發腸道不適的食物種類也因人而異,建議在腸胃道不適症狀緩解後,飲食仍需漸進式增加膳食纖維的攝取量,同時也因個體差異,建議對曾經引起不適症狀的食物,平日應加以記錄並且避免食用。 飲食保健 預防勝治療 對於各種疾病所採取的飲食治療原則,多是避免激化或緩解症狀。有道是「預防勝於治療」,若想進一步促進健康,透過正確的保健知識、實際行動,採均衡、適量、多樣化,並避免刺激腸胃、不易消化的食物,及細嚼慢嚥的飲食方式,才是長治久安的保健之道。
 養生料理推薦 山藥雞湯(4人份)
山藥含有豐富醣類與膳食纖維,屬全穀雜糧類食物。山藥除含蛋白質而呈黏液性外,亦富含澱粉酶、皂苷(sapanin or diosgenin)及黏多糖(viscous polysaccharids),黏多糖為多糖體的一種可提高人體免疫力,進入胃腸道內,可促進蛋白質和澱粉的分解及吸收;含有甘露糖(mannose)屬水溶性纖維,食用後有飽足感,也可促進腸胃蠕動;含有皂苷(sapanin or diosgenin)經動物實驗可阻止因亞硝酸鹽引起的癌化現象,具有防癌功能。
材料
• 無骨雞腿肉2片
• 山藥240g
• 乾香菇8朵
• 紅棗8顆
• 枸杞1匙
• 水800mL
• 調味料
• 米酒150mL
• 鹽1小匙
作法
養生料理推薦 山藥雞湯(4人份)
山藥含有豐富醣類與膳食纖維,屬全穀雜糧類食物。山藥除含蛋白質而呈黏液性外,亦富含澱粉酶、皂苷(sapanin or diosgenin)及黏多糖(viscous polysaccharids),黏多糖為多糖體的一種可提高人體免疫力,進入胃腸道內,可促進蛋白質和澱粉的分解及吸收;含有甘露糖(mannose)屬水溶性纖維,食用後有飽足感,也可促進腸胃蠕動;含有皂苷(sapanin or diosgenin)經動物實驗可阻止因亞硝酸鹽引起的癌化現象,具有防癌功能。
材料
• 無骨雞腿肉2片
• 山藥240g
• 乾香菇8朵
• 紅棗8顆
• 枸杞1匙
• 水800mL
• 調味料
• 米酒150mL
• 鹽1小匙
作法
- 將雞腿肉切塊川燙,香菇洗淨泡水,山藥切塊備用。
- 鍋中放入雞肉,加入清水,泡香菇水,煮滾後撈掉表面雜質。
- 再加入香菇,山藥,繼續煮15分鐘
- 最後放入枸杞,紅棗,此時加入米酒、鹽進行調味,煮10分鐘
-
正向防疫 正確認知不焦慮
諮商心理師 蘇湘涵 新冠肺炎(COVID-19)已成為民眾近幾個月來的關注焦點,像是病情案例的增加、經濟工作的減少、防疫物資的控管等,這些社會現象變成我們生活壓力來源,加上新聞媒體大量播送相關訊息,讓大家幾乎隨時沉浸在疫情漫延的恐慌中。這類的恐慌焦慮情緒是來自於對未知疾病的害怕、不確定感、失控感、過度負面的想像,甚至是無助感。焦慮情緒會令我們在生活中難以專心、失眠、胸悶、頭痛、免疫力下降等。 該如何面對疫情的焦慮感受,提供以下幾點建議: 1.趨吉避凶:「吉」,選擇正確性的資訊來源,拿回自己的掌控力!可透過政府官方的訊息為主,例如:臉書的衛生福利部、疾病管制署-1922防疫達人的粉絲專頁;Line的疾管家、訊息查證等帳號。建議每天定時定量觀看新聞即可,減少被媒體「凶神惡煞」的誇大數字或文字渲染你的恐慌指數。 2.開源節流:增加「開心源頭」。在備感壓力的時刻,應增加休閒活動,如在家可欣賞音樂、戲劇、繪畫、閱讀、打電玩、居家運動等;或是安排到戶外健行、登山、踏青、騎腳踏車等。倘若焦慮已明顯影響生活狀態,不妨嘗試練習抒壓方法,像是向友人傾訴情緒、腹式呼吸、肌肉放鬆訓練、正念冥想等,以舒緩身心狀態與增進情感間的支持。另外,需注意「節制流動」,減少去公共娛樂場所、不出國等活動,外出到高風險場所時,應配戴口罩減少飛沫傳染,以及勤洗手、注意個人衛生清潔。 3.正向思考:理解疫情期會有結束的時候,生活會有無法控制的事物,想想自己做得好的防疫因應,接納自己的焦慮情緒。更進階的轉念法,您可以試著將此困境視為轉機,譬如民眾更加注意自我的身體健康狀況,或認為戴口罩走在路上的帥哥美女變多等,採黑色幽默的角度看待現況。 有效面對疫情焦慮,就是讓自己能夠擁有良好的生活作息、放鬆心情,才能保持健康的免疫力對抗病毒。 -
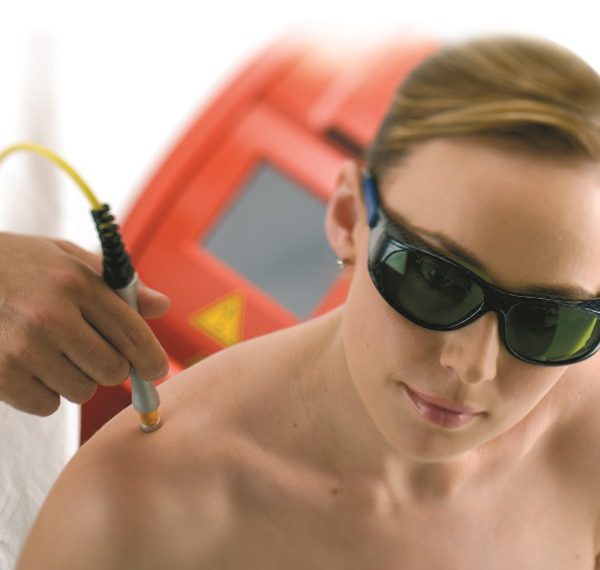
肌筋膜損傷修復 ─ 光動力雷射治療
骨科 王大翊醫師 近日門診來了一位八十歲的老伯,長期有下背痛的困擾,因最近氣溫降低,更加重下背痛的症狀。經過醫師檢查,老伯沒有神經壓迫的問題,雙方詳細討論後,以本院最新引進的「光動力雷射」治療,經過三次雷射、每次大約二十分鐘,完全沒有侵入性的動作,過程也沒有疼痛感,卻顯著改善了老伯下背痛的問題。另外一位四十歲的護理師,由於工作經常需要久站和走動,造成足底筋膜炎而來求診,經過檢查確定沒有其他問題,同樣以「光動力雷射」治療後,隔天症狀便獲得了改善,可恢復工作。 深層修護,促進組織修復與再生 傳統治療疼痛的方式,完全是由醫師主導,給予止痛藥或局部注射類固醇,雖然症狀可快速得到緩解,但受損組織並沒有獲得治療,只是「治標不治本」。本院最新引進的「光動力雷射」,由美國FDA核可,安全無侵入式,是利用雷射的三大效應:光機械、光化學、光熱效應,活化細胞粒線體的代謝,增加細胞能量的產生,改善代謝合成,同時促進局部組織血液循環,加速養分進入、廢物帶離。如此,可以促進深層組織的修復及再生,減少發炎物質的累積;同時放鬆肌肉,達到緩解症狀以及促進組織的自我修復。 效果持久,急慢性疼痛治療利器 根據國外大量的動物以及臨床人體實驗,證實雷射對於急慢性疼痛─特別是「軟組織」的治療有明顯效果,包括:肌筋膜疼痛症候群、肩頸痠痛、肩關節夾擠症、下背痛、慢性扭傷等。長期觀察發現,相對於藥物控制,雷射治療的效果更加持久。開始雷射治療前,需經醫師檢查確定沒有結構上的病灶;孕婦、癌症患者、有心臟節律器的患者、治療部位有刺青、七小時內有注射類固醇的患者不適合接受雷射治療。 光學特性,啟動身體自我修復力 過去對於肩頸腰背的疼痛、關節炎的治療,通常是患者被動服藥,或局部注射類固醇,壓制發炎症狀,但沒有讓受損組織好好修復;利用雷射的光學特性,啟動身體自我修復的機制,治療過程由患者的身體主導,讓身體從被藥物壓制的狀態,提升到有自我修復的能力,同時搭配運動治療可以有加乘效果。光動力雷射治療將由門診醫師先進行問診,再安排物理治療師一對一進行施打,歡迎有需求的民眾多加利用。 預約掛號專線 光動力雷射治療採預約制,歡迎預約骨科│復健科門診進行諮詢,我們將給予您最專業的建議與服務。 永越院區(02)2332-9888 西園院區(02)2307-6978
光動力雷射 ─ 特色及費用說明 緩解肌肉疼痛、深層修護組織、高能量雷射治療 使用奧運選手指定的高能量雷射Hilterapia進行治療,美國專利FDA核可,無痛、安全、且非侵入式,高能量雷射能穿透至深層軟組織,降低發炎、促進修復,達到深層治療的效果。 適應症 足底筋膜炎、肌筋膜疼痛症候群、肩頸痠痛、肩關節肌腱韌帶受損、下背痛、急慢性扭傷與運動傷害、手術後快速消腫與疼痛舒緩、網球肘、高爾夫球肘、媽媽手、初期退化性膝關節炎、膝關節韌帶發炎、慢性骨關節炎保養等 禁忌症 懷孕婦女、刺青部位、惡性腫瘤患者、七小時內注射類固醇者、光過敏族群、紅斑性狼瘡 費用 物理治療師一對一施打,每部位$2000 / 約30分鐘 (前置準備15分鐘+治療施打15分鐘)
光動力雷射 ─ Q&A Q1. 請問肌肉「痛」 就是不好的嗎? 肌肉有發炎反應(紅腫熱痛),其實是為了誘發自我修補過程 (self healing process) 而產生的預備性生理現象,也是身體給的一種警訊,在治療疼痛時,除了「解除疼痛」,更重要的是去瞭解其「導致疼痛」的原因,才能根本解決其問題。 Q2. 什麼樣的情況適合進行光動力療程治療? 肌筋膜疼痛症候群,急性的韌帶扭傷、肌腱、肌肉等軟組織的拉傷,慢性病症如五十肩、退化性關節炎等。治療前需要經過醫師完整的門診評估與治療諮詢。 Q3. 我很怕痛,療程使用的Hilterapia高能量雷射,治療過程中會痛嗎? Hilterapia雷射是義大利原廠,專為骨骼肌肉系統治療的雷射儀器,為全球領導品牌,非侵入性、安全、無痛,治療的過程中不會產生痛的感覺,只會有些微的溫熱感,深受奧運選手指定使用;其高強度高能量雷射,瞬間脈衝可達3000瓦,有效達到深層治療的效果。 Q4. 有可能產生皮膚灼傷或是燙傷的情況嗎? 高能量雷射Hilterapia的治療是安全的,在2005已經美國FDA核可,證實短時間內獲得長效的止痛、消炎、抗水腫的目的,同時有著促進組織修復的功能。Hilterapia雷射的能量與脈衝設計上,可依據熱緩解時間(thermal relaxation time)讓組織有足夠的散熱時間,將可能的熱傷害危險性降到最低。 Q5. 雷射在治療上有何需要注意的地方? 雷射光是一個有高能量的光源,要避免直射眼睛。所以治療過程中須配帶對應波長的護目鏡。此外,對於惡性腫瘤,與出血症狀,感染發燒者,不建議使用。懷孕婦女子宮區域、心臟裝有節律器、小孩生長板周邊、刺青區域,須注意不可直接治療這些區域,可針對其他區域治療。對於糖尿病等慢性病患,對溫熱與感覺不敏感者,治療上則需先評估並謹慎進行治療。 Q6. 治療的效果是暫時性的還是持續性的? 高能量雷射治療,主要是針對病理原因去幫助組織修復,不僅僅是對疼痛症狀的止痛,在一個完整療程中有持續性的效果。然而效果與持續時間也會依病理狀況不同而有所變化。 Q7. 為什麼我打完雷射,還是會痛? 「不痛」不是痊癒,高能量雷射並非即刻疼痛治療,而是介入組織修補的過程中,活化細胞內粒腺體氧化作用,增加細胞內ATP(又稱三磷酸腺苷,人體能量來源)產生,提供細胞修補之動能,進行組織的修護。 任何深層熱的療效都是累積的,就像蓋房子,花最多時間在打地基。深層雷射光(HILT)也需要一層層、一次次穿透組織才能抵達;對於已受損的組織,細胞修復需要時間,因此建議需要多次療程以促進細胞修補所需動能。 Q8. 請問一週要進行幾次,是越多越好嗎? 建議一週內進行2次以上療程,並在雷射治療後立即進行運動治療,可達到最佳治療效果。 Q9. 一個完整的療程需要多久? 每個人症狀不同,身體狀況也不相同,需依個人實際狀況經醫師評估。 Q10. 治療期間可搭配其他復健治療一起做嗎? 可以。雷射治療可同時合併其他的治療,如復健治療、運動治療等,不會產生排斥與不良的副作用。實際情況還是須經醫生評估後而定。 Q11. 雷射治療後治療後,需特別照護患部嗎?或是需要冰敷嗎? 不需特別照護。若可搭配醫師及物理治療師所建議的運動治療,效果會更明顯持久,雷射治療後也不建議冰敷,因為冰敷會降低雷射的生物效應。 Q12. 初診可以預約掛號嗎?可以網路預約或取消看診嗎? 您可直接來電預約門診,經門診諮詢說明後,後續物理治療師將進行一對一治療。 電話掛號專線(02)2307-6978。
-
春季好發 常見過敏性疾病
急診醫學科 謝宜庭 經歷了深居簡出的嚴冬後,隨著春天到來,氣候漸漸溫暖,越來越多人願意走出戶外、感受自然。但是不少人在春天出現了特有的症狀——過敏。 春季過敏的成因和症狀 正常人體內都有一套生理的免疫反應系統,當外來物質侵入人體時,人體通過免疫系統産生免疫球蛋白,將外來物質中和。但對過敏體質的人來説,其免疫反應的靈敏度超出了應有的範圍,就會引發局部甚至全身性的過敏性反應。 春天最常見的過敏就是「過敏性鼻炎」,有些人一到春季就容易打噴嚏和流鼻水的症狀。主要是鼻子吸入外界的一些物質而產生過敏性反應,在春暖花開的季節,散播在空氣中的花粉就是主要的過敏原!與感冒不同,過敏性鼻炎的症狀一般都是陣發性的,而且隨著氣候改變。 然而,春天好發的過敏可不只有過敏性鼻炎!最近有民眾郊遊回來,臉上就出現了紅斑。這些疹子通常摸起來硬硬的、淡紅色的、會發癢,看起來像是從皮膚表面隆起的斑塊。看了醫師才明白原來自己得了常見的蕁麻疹。 當然過敏的表現非常多元,不僅只有過敏性鼻炎和蕁麻疹,嚴重的過敏甚至會引起過敏性休克、氣喘,或是導致病人呼吸困難,不得不讓人注意! 如何治療春季過敏 預防重於治療,從生活起居、飲食調理做起。飲食均衡,培養生活規律,避免皮膚乾燥,勤洗被褥,清除蟑螂鼠患,保持居家清潔,保持室內空氣流暢等等,都可以減少過敏發生。另外,適當的戶外活動可以提高身體防禦力,但是有過敏史的人,外出郊遊時要穿長袖衣褲避免接觸感染源,一旦出現嚴重症狀,像是胸悶、呼吸不順暢時,應盡快到醫院診治。 治療藥物主要是抗組織胺,症狀嚴重者會用針劑治療,或加上類固醇等藥物;外用的藥膏則有抗組織胺藥膏和類固醇藥膏可以選擇。治療三天到一週後,大多可以症狀緩解,但要提醒民眾,治療完後,還是要避免再接觸過敏原,作息正常、睡眠充足、飲食均衡,才能避免過敏再度發生喔! -
春天不要後母面 談春季肌膚保養
皮膚科 王敦正醫師 俗諺「春天後母面」,充分闡釋了春天的季節變化陰晴不定,的確讓人難以適應。這樣忽冷忽熱的天氣,不僅衣服很難挑選,對於肌膚保養來說更是個大挑戰。 保濕抗油 提高肌膚防禦修復力 因為天氣變化不定,肌膚容易產生傷害如脫皮、過敏、發癢及乾燥等問題;又因為日夜溫差大、肌膚新陳代謝受到干擾,因此保水能力也變得較差。所以應加強補水及保濕,使用鎖水或是保濕能力較高的保養品,提高肌膚防禦修復能力。 隨著氣溫升高,肌膚的皮脂腺及汗腺的分泌也逐漸旺盛,此時角質、油脂、汗水以及空氣中的灰塵容易堆積,使毛孔阻塞,產生粉刺及痘痘的問題,所以春天的皮膚清潔非常重要,但應以溫和、不過度清潔為訴求。水溫不宜過高,清潔劑少量使用即可,不要使用有粗糙顆粒的磨砂膏類型清潔劑,清潔過度反而容易導致肌膚油水不平衡,伴隨產生代償性出油的現象。 春季氣溫不穩定、溫差大,肌膚的水分容易流失,所以要注意保濕工作。春季也是我們人體機能最活躍的季節,皮脂腺分泌旺盛,此時肌膚容易發生油水不平衡。因此春季的保養品應選用有保濕與修復功能、低油度的精華液,或是凝膠類保養產品,取代冬天使用的油性面霜。 簡單有效 防曬、睡眠充足、抗氧化蔬果 春季陽光的紫外線也不容忽視,紫外線對皮膚的傷害最普遍的就是色素的沉澱,除了皮膚變黑之外,也是黑斑、雀斑等斑點惡化的原因。其次是紫外線會使肌膚的自由基增加,膠原蛋白,彈力蛋白受損流失,造成皮膚老化、失去彈性而導致皺紋的產生,光敏感體質的人還容易產生皮膚發炎的病症。紫外線是無所不在的,無論春夏秋冬、晴天或是陰天,甚至在室內,都有微量紫外線。因此,隨時隨地都要記得防曬,適時補充,持之以恆,才能擁有健康美麗的肌膚。 在日常生活方面,充足的睡眠,補充流失的水分,攝取抗氧化力高的新鮮蔬果,也是十分簡單卻也有效的肌膚保養方式。 綜合以上所述,如能身體力行,應該就不再有「春天後母面」的感慨,反而能夠享受春風滿面的喜悅。 -
春天咳!咳!咳!認識氣喘病
過敏免疫科 吳維峰醫師 過完農曆年已經三個星期了,陳先生來到門診陳述他已經咳嗽十多天了,雖然在家附近診所看過兩次但不見好轉,他的症狀在半夜及清晨快天亮時特別明顯,過去感冒也都拖很久才痊癒,平常一起床就經常打噴嚏流鼻水,經仔細檢查,懷疑是氣喘病,同時做了血清過敏原檢偵測,證明是過敏性氣喘,給予針對氣喘的藥物治療,以及給予環境控制之氣喘衛教,逐漸地他的症狀明顯改善,現在已經可以正常上班了。 氣喘是過敏疾病的一種,常表現出慢性咳嗽、咻咻喘鳴聲、呼吸困難及胸悶等症狀。造成這些症狀的原因是支氣管的收縮及發炎反應,很多氣喘是以慢性咳嗽為主要症狀,通常發生在睡覺時、快天亮時,或運動的時候。此外,呼吸道感染亦會引起氣喘的發作,因此感冒之後,出現久咳或呼吸急促,就可能是氣喘。 氣喘病的高危險族群,包括有其他過敏疾病的患者,如異位性皮膚炎丶食物過敏丶過敏性鼻炎結膜炎,抽菸者丶有過敏性疾病家屬史、早產兒或出生時有體重過輕等情況,都會增加氣喘病的發生機會。 治療氣喘及預防急性發作主要原則為:避免過敏原及誘發氣喘發作的刺激因素,以及藥物治療。跟氣喘有關的過敏原:家塵、蟑螂、貓狗毛及黴菌等,可藉由環境控制來避免。此外,呼吸道感染、在乾冷的環境中激烈運動、冰冷飲料、暴露於污染的空氣、二手菸、刺激性味道,都是誘發氣喘發作的刺激因素。治療藥物可分兩大類,一類是緩解症狀用的支氣管擴張劑,另一類是預防性的抗發炎藥物。另外,若有過敏性鼻炎、鼻竇炎、胃食道逆流這些潛在的疾病一併治療,也可改善氣喘的情況。 氣喘病是一種成人丶小孩子常見的慢性呼吸道疾病,若沒有正確的診斷及對症下藥,除了治療曠日費時,且影響日常作息及生活品質,長久下來對肺功能亦會造成傷害,建議由過敏免疫専科醫師診治,方能獲得適當的改善。
-
認識周產期憂鬱症
身心科 喻劍飛醫師
大家都知道「產後憂鬱症」,是孕婦在生產後罹患的憂鬱症。事實上,有半數以上的產後憂鬱症患者,在懷孕期間已有憂鬱症狀,也應受到重視。因此,我們就把發生在懷孕中或生產後的憂鬱症,統稱為「周產期憂鬱症」。
危險因子
以下的人比較可能(但不一定會)罹患周產期憂鬱症:
1. 過去有憂鬱症病史,或家人有憂鬱病史
2. 生活壓力大,缺乏支持力量
3. 家暴受害
4. 未準備懷孕
5. 低教育、低收入
6. 有抽煙習慣
7. 原本服用抗鬱劑,驟然停藥或減藥
8. 困難懷孕而多次採用人工受孕
9. 產前有明顯的身體不適憂鬱症的症狀
依精神疾病診斷及統計手冊,鬱症的診斷,必須在二週內,幾乎每天(整天),都有下列9項症狀的5項以上,且至少要包含1和2其中一項:
1. 心情憂鬱
2. 明顯對所有活動皆降低興趣或愉悅感
3. 食慾或體重明顯降低或增加
4. 失眠或嗜眠
5. 精神動作激動或遲緩
6. 疲倦或無精打采
7. 自我感到無價值感,或有過度或不恰當的罪惡感
8. 思考能力和專注力降低,或是猶豫不決
9. 反覆想到死亡,或有自殺意念、自殺計畫或舉動
且這些症狀造成顯著的苦惱,或社交、職業及其他重要領域功能減損。雖然周產期憂鬱症也是憂鬱症的一種,必須符合上述的診斷標準,但它又有一些和孕婦有關的特徵,可透過「愛丁堡產後憂鬱症評估量表」評估,若總分超過13分,就應該請醫師評估。其嚴重的患者,甚至會有幻聽、妄想等精神病症狀。周產期憂鬱症之處理
絕大部分的抗鬱劑被食品藥物管理局列為C級,因其在動物實驗中發現對胎兒有害,但在人體上雖沒有足夠的證據,也無法保證不影響胎兒,所以預防勝於治療才是上上策。所有適婚女性,都應準備好才懷孕,包括想清楚生孩子的目的,以及孩子的教養計畫,甚至有孩子後的生活適應。若是憂鬱症者準備懷孕,則須與醫師討論停藥和復發的對策。非藥物治療部份,包括正念瑜珈、光照治療、心理治療,皆可考慮。丈夫不要因為不知如何面對而逃避,且應避免說些沒有同理心的安慰話,甚至指責;可以盡量陪太太做產檢、看醫師及準備寶寶的用品等,以行動支持。
婦幼節快到了,祝所有的母親都能享受為人母親的喜悅!
-
更年期保健
婦產科 王郁菁醫師
女性45歲以後,隨著卵巢型態功能一步步的萎縮老化,內分泌功能也將逐漸衰退。當真正進入更年期後,其內分泌水準幾乎只有20歲時的25%,體內約有40%的器官也會因失去卵巢內分泌功能的支援,導致組織功能喪失,器官加劇老化。
這段文字聽起來很可怕,也讓許多40歲以上的女性一談起「更年期」,就非常恐懼。甚至有些人深信「女人40一枝花」,到了更年期就只能枯黃凋零、等待老去。
但恐懼源自於了解不深及人云亦云,所以我們更應該詳細的認識更年期,進而接受與之和平共處。更年期的身體變化
更年期簡單的說,就是被稱為女性荷爾蒙的雌激素分泌量降低。因此會影響到雌激素作用的相關器官,使其一一出現症狀。在大腦中,雌激素會對維持記憶的海馬迴起滋養作用;停經後,海馬迴將逐漸萎縮變小,出現記憶力減退而健忘。另外,海馬迴對下視丘有調節作用,特別是體溫調節中樞,故停經後也易出現陣發性血管收縮,導致潮紅、盜汗、煩躁等一系列典型的更年期症狀。
其他隨後會逐漸出現的明顯衰老徵象,如皺紋增加、全身新陳代謝減慢、角質層變厚、膠原蛋白減少、易出現中心性發胖(腰身變粗、臀部變寬、肥大等)、血液中低密度脂蛋白增加、血壓升高、不明原因的胸悶、心悸、陰道分泌物減少、性欲減退、性交疼痛、失眠多夢、腰酸背痛、骨質疏鬆等。而以上這些症狀發生的嚴重程度及持續時間是因人而異的。據統計18%的更年期女性完全沒有症狀或是在一年內消失;56%則會持續1年至5年;另有26%會大於5年。
因此通常建議婦女以「不需太過在意」的態度來應對這些變化。但也有少數人因症狀嚴重而導致生活大亂,這時也可使用藥物治療,協助身體回復至正常生活無須擔心。
更年期因卵巢功能已經逐漸喪失,要想讓自己的卵巢排卵功能恢復,是一個不切實際的想法。所以此階段以「保養保健」為重點才是有效消除更年期症狀、預防骨質流失及心腦血管等疾病的好方法。
更年期的保養方法
除了基本的透過每日攝取六大類食物的多樣化飲食,取得人體所需的營養素外,還有以下5點建議:
1. 維持理想體重、運動健身:可減少心臟病及乳癌風險外,研究顯示可減少熱潮紅的發生,且合理運動能減緩體內鈣質流失,減輕骨質疏鬆帶來的危害。做一些強度較小的運動,如太極拳,慢走、瑜伽等,對預防及控制相關疾病大有裨益,還能增強身體抵抗力。
2. 以豆類製品代替紅肉:減少動物性油脂攝取,增加植物雌激素的攝取。
3. 補充足夠鈣質:為了緩解鈣質的流失,可多喝乳製品或直接補充鈣片,增加鈣質的攝取量。
4. 酒類、咖啡及碳酸飲料斟酌使用:酒類易引發熱潮紅;咖啡及碳酸飲料易影響鈣質吸收,三者皆是弊大於利。
5. 保持愉悅心情、正向思考。但若已做到上述這些保養方法,更年期症狀依舊嚴重影響生活,則建議向醫師諮詢。醫師可藉由雌激素或黃體素等藥物來幫助身體跨過更年期這道門檻,以減慢衰老的步伐,還能調節相關的身體不適。
-
聰明潔牙
牙科 包軒華醫師
口腔清潔是我們每天都必須做的例行公事,是十分重要的、不能馬馬虎虎、等閒視之。因為口腔的環境溫暖潮濕,每天又有各式各樣的食物進入,正是細菌最容易孳生的溫床;而細菌的感染,正是造成蛀牙和牙周病的最主要原因。所以說,藉由徹底而完善的口腔清潔,就可以有效的預防牙周病和蛀牙。 先來談談如何選擇適合的牙刷,首先,牙刷的刷頭須配合張口的程度,並不需要太大。牙刷的刷毛也建議要柔軟一些,而且末端要是圓鈍的;避免造成牙肉傷害。此外,一旦牙刷的刷毛有傾倒或是分岔的現象,就必須立即更換,避免繼續使用。 除了牙刷之外,牙間刷及牙線也是同樣重要的清潔工具。因為牙刷只能清潔牙齒的頰、舌側及咬合面;至於牙縫和牙根分岔的地方,就必須使用牙線或牙間刷,才能達到清潔的效果。至於電動牙刷,因為有高頻率旋轉震動的特性,對於手部活動比較不靈活的族群(例如:兒童、老年人或中風的患者)也可較有效率地達到清潔效果。但是正因為電動牙刷的轉速很快,所以不建議刷牙時再加上額外的動作,或是在同一個區域太過用力亦或停留太久,避免造成齒質的磨損。 至於刷牙的時機,則建議飯後和睡前一定要做好徹底的清潔。尤其是睡前;因為睡眠時唾液分泌會大量減少,反而有助於口內細菌的孳生,所以睡前的潔牙格外重要。 唯一例外的是,在食用過酸性的食物或飲料之後,由於酸蝕作用會讓牙齒結構變得軟化而脆弱,所以在這個時候不建議立刻刷牙,以防止過度磨損牙齒結構。這種情況建議間隔約一個小時再刷牙,而且最好能選擇含氟牙膏和軟毛牙刷,減低琺瑯質的過度磨損。 結論是,潔牙的過程必須要面面俱到。刷得多不如刷得巧、刷得仔細。每天例行的簡單工作,將有助於保持穩定的口腔健康! -
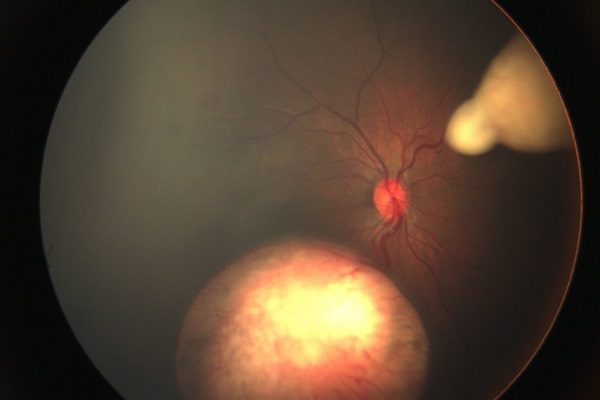
進步中的幼兒眼癌治療
眼科 高玲玉醫師
惡性視網膜母細胞瘤是幼兒最常見的眼內腫瘤,全世界每年約有5000個新例被診斷出來,臺灣則每年約有十多個新例。
惡性視網膜母細胞瘤最常見於四歲以下的幼兒,在台灣平均診斷年紀為23個月,單側患者約在兩歲發病,雙側患者多在一歲之前發病。患有視網膜母細胞瘤的病患中,約有30%是雙眼罹病,70%則是單眼;患童中僅約5%有家族史,其他的 95%都是新的基因突變所致,家族中從未發生過。視網膜母細胞瘤的最初臨床表現,以瞳孔出現異常的白色反光最為常見,約佔全部病例數的60%,其次則以斜視(20-25%)為最初表徵。
視網膜母細胞瘤在100年前,死亡率是百分之百的,而在40年前,眼球摘除是唯一的治療方式。最近幾年,在些先進的國家包括台灣,存活的機會已逼近99%,視網膜母細胞瘤目前已被認定,是一項可以被有效控制的癌症。如何成功的控制腫瘤,並同時保留眼球的完整及視覺機能,已成為治療的新趨勢。摘除患眼,雖然得以免於癌症的威脅,但少了一隻眼睛的遺憾,是許多患者及家長心中永遠的傷痛。
醫學的進步永無止息,20年前,治療的主流是放射線治療及眼球摘除。放射線治療固然對於腫瘤的控制效果良好,並得以保留視力,但巨大的副作用使得患者終其一生承受苦難,尤其是雙眼罹病,具有基因變異者,於照射部位發生第二種癌症的機會將大幅增加,於是尋求成效良好,較少副作用的其他療法,成了眼腫瘤學科努力不懈的目標。1990年開始了一項結合化學治療及局部治療的策略,部分病患,在接受數次的化學治療後,腫瘤體積大幅縮小,接續著,眼科醫師在眼球局部使用冷凍、熱能或玻璃體注射等治療,進一步摧毁剩餘的癌細胞,這項治療,的確成功的保留了一部分患眼,也避免了放射線治療。但全身性的化學治療仍然產生了一些不受歡迎的副作用,如掉髪、食慾不振、白血球降低、抵抗力下降進而引起感染等問題,部分的化學治療藥物甚至可能引發血癌或聽力損害。
如何減少因治療癌症而衍生的副作用,又形成了近幾年來治療的新目標。其中最被期待,而且已獲致初步成果的是眼動脈的化療灌流,作法是經由鼠蹊部的股動脈放入微細的血管導管,導管一路由主動脈穿到眼動脈開口處,再循眼動脈把化學治療的藥物注入,如此眼球部分可以精準地得到較高的藥物濃度,身體其他部位的藥物濃度則微乎其微。但這項治療並非沒有副作用,短暫的眼皮紅腫、下垂、動眼神經或外展神經麻痺,偶而也會發生,大部分幾週後自動復原,極少數病例產生嚴重的骨髓抑制。眼動脈的化療灌流治療必須在全身麻醉下進行,由技術高超,訓練精良的放射科醫師操持,而且可能須反覆多次,至於是否可以完全控制腫瘤,則須視個別狀況而定。經眼動脈灌流的治療確實減少了眼球摘除的比率,化學治療、放射線治療所衍生的副作用,也因而得以避免。經眼動脈化療灌流在幼兒眼癌的治療上,已打開了新的一頁。
即使視網膜母細胞瘤的治療已有長足進步,半數的病例,眼球摘除手術依舊無法避免,需要摘除眼球的狀況包含,因視網膜母細胞瘤所造成的疼痛性青光眼、疑似侵犯到視神經或是鞏膜的視網膜母細胞瘤、在無視力之眼內仍有處於活性期的腫瘤,卻因為白內障或是眼球内大量出血無法觀察,或無法配合定期追蹤檢查者、或眼內視網膜母細胞瘤屬於重度的ICRB GrE,即使積極治療治癒率依判斷十分微小的個案。爲了避免孩童暴露在潛藏危險的治療中,強烈建議這類病童接受眼球摘除手術。
-
食道癌檢測新訊
2018年12月初,令人扼腕的噩耗相繼傳來,藝人安迪及裕隆集團嚴凱泰董事長因食道癌過世,引起民眾一片譁然與警覺。台灣食道癌發生率逐年上升,每年約有2,000名新增病例,甚至已占2017年癌病死亡率第九,在男性族群中則為第五,致命機率相當高。
菸、酒、檳榔、愛吃醃製品或滾燙食物等,都會增加罹患食道癌的風險,胃食道逆流者因高強酸不斷侵蝕食道,亦為高風險族群。早期的食道癌因鮮有自我察覺的症狀,被稱為無聲癌症,大多數患者是在已發生吞嚥不適,或因腫瘤轉移方得以發現罹患,然為時已晚。
積極的食道癌預防或診斷是可透過胃鏡、酒精代謝基因、鼻咽內視鏡等幾項重要的檢查,提前發現癌前病變迅速進行處置,或針對檢出之致病因子,及時改善飲食、生活習慣,遠離罹癌風險。以下是幾項重要檢測的說明。【酒精代謝基因檢測】
酒精在代謝後會產生一級致癌物乙醛,需經過乙醛去氫酶(ALDH)的氧化,轉換成二氧化碳和水排出。乙醛的堆積會呈現臉泛紅及身體不適的現象。據調查,台灣人的ALDH基因缺損率高達47%,這些人若每天喝14公克的酒精(相當於兩杯紅酒),因肝臟無法快速代謝乙醛,將使得罹患頭頸癌、食道癌的比例為基因正常人的50倍。透過此檢測了解個人對酒精的代謝能力,適當調整飲酒量,預防可能引發的健康危機。【無痛胃鏡檢查】
可篩檢早期食道癌,本院採用高解像力擴大內視鏡,在合併特殊光虛擬色素內視鏡功能下,可經由觀察食道乳突內微血管環的型態,篩檢出早期的鱗狀上皮癌(占9成以上的食道癌)。此外,也能輕易的發現是否有因長期胃酸逆流而演變的巴瑞特食道症,也就是食道腺癌的癌前病變,無痛胃鏡可說是篩檢早期食道癌最直接、有效的檢查方式。【鼻咽內視鏡檢查及耳鼻喉科會診】
因共同危險因子(抽菸、喝酒、吃檳榔等)的關係,約1成左右的食道癌患者同時併有頭頸部癌症。鼻咽內視鏡檢查可篩檢一般視診不易觀察之鼻腔、鼻咽、喉部及聲帶之細微病變,偵測早期鼻咽癌及喉癌。 -
「無痛」胃腸鏡檢查
麻醉科 石智仁醫師
根據國健署的統計資料,癌症連年高居國人十大死因之首。而由於國人飲食習慣的改變,加上近年來黑心食品充斥,胃癌與大腸癌的發生率始終高居不下。而所有的篩檢方法中,胃鏡及大腸鏡檢查始終是診斷胃潰瘍、胃癌、大腸瘜肉甚至腫瘤等病灶最好且最直接的工具。隨著國人健康意識抬頭,多數人也開始意識到預防勝於治療的重要性,因此胃鏡與大腸鏡的檢查也日趨普及。
然而,一提到做胃腸鏡,很多人總是面有難色。因為傳統上胃鏡及大腸鏡檢查幾乎都是在病患清醒的情況下進行。很多人咽喉反射敏感,即使喉嚨噴上局部麻醉藥,仍然無法消除胃鏡檢查時的噁心嘔吐感;有些人腸道彎曲或腹部手術後沾黏,常因為腸鏡壓迫牽扯腸壁導致疼痛難耐,不得不半途中止大腸鏡的檢查。也因此,在強調人性化醫療、提高就醫品質的時代,由麻醉藥物介入的無痛胃腸鏡檢查治療方式逐漸成為潮流。
一般來說,所謂的無痛胃腸鏡檢查中使用的麻醉方式為意識鎮靜(conscious sedation),即經由靜脈給予短效甚至超短效的麻醉鎮靜及止痛藥物。這除了可以幫助病患克服鏡檢時產生的疼痛不適感,也可以大幅降低病患因害怕、焦慮對身體所產生的許多併發症及不愉快的記憶。而在實施之後,受檢者除了短暫頭暈,大多不會有太多不適症狀,且都能在短時間恢復原本的精神狀態及生活功能。
過去的觀念,部分學界認為痛是一種警訊,因此擔心大腸鏡檢查在無痛的狀態下會增加腸穿孔等併發症的機率。不過,根據國內外及本院的臨床經驗應用顯示,腸穿孔、出血等併發症並未因此而增加。而且,隨著醫療進步,可以配合內視鏡的利器越來越多,很多瘜肉或早期腫瘤在內視鏡底下即可進行切除,在無痛的狀態之下,腸胃科醫師可以做更精準可靠的檢查或治療。
然而,即使無痛腸胃鏡檢查所給予的麻醉藥物輕微且短效,但仍然有可能造成短暫呼吸抑制導致血氧濃度下降或是血壓下降、心跳變快或變慢等生命徵象的改變。所以並非所有病患都適合接受無痛腸胃鏡的檢查,嚴重心肺功能不全或重症病患可能會增加麻醉的風險,因此所有受檢者在檢查之前都必須經過麻醉專科醫師審慎評估以及詳盡解釋,在適合的情況下才進行檢查。另外,受檢者還須慎選有麻醉專科醫師在場參與及有監測儀器能夠完整監測生命徵象的檢查場所,才能針對即時的生命徵象變化加以處理,讓檢查品質與生命安全得到最佳保障。
本院自開始進行無痛腸胃鏡檢查,至今每年超過六千位無痛受檢者,每例均經過審慎評估且在完整生命徵象監測儀器下由麻醉專科醫師進行麻醉,讓受檢者在安全的前提下得到最完善的檢查與治療。建議民眾可適時利用無痛內視鏡檢查,在無痛狀態下進行預防性檢查;或有症狀時找出正確病因並及早治療,以維護消化道的健康。
-
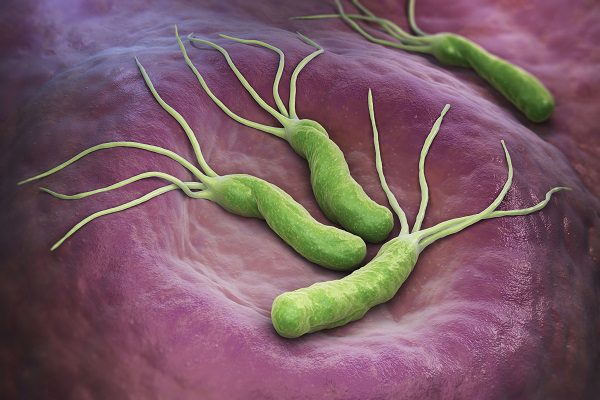
認識幽門螺旋桿菌
腸胃肝膽科 張錦權醫師
何時需要治療?
35歲陳小姐,最近上腹常常悶漲且偶爾會不停打嗝,自覺好像消化不好。之前做過胃鏡,顯示胃部只有些許發炎和少許潰瘍,曾服用過制酸劑和潰瘍藥,好像有點效果,但無法斷根。這次檢查,透過胃鏡除了看到有胃炎和潰瘍等症狀,同時切片檢測出有幽門桿菌感染。陳小姐經過除菌治療後,胃部不適和打嗝情況才有了明顯的改善。幽門螺旋桿菌到底是什麼?會不會導致癌症?
幽門螺旋桿菌是隻螺旋狀且具有纖毛的聰明細菌,它喜歡寄生在胃酸較低的胃黏液或胃黏膜細胞之中。如果不小心感染此菌,胃會慢慢地持續發炎,並常出現上腹不適及胃潰瘍,嚴重者甚至會有出血症狀、胃穿孔和胃癌。在還沒知道幽門螺旋桿菌前,很多病患都因為反覆胃發炎和胃潰瘍,進而導致嚴重出血和穿孔,最後只好接受胃切除手術。但目前研究已經證實使用抗生素治療幾乎可根除此菌,並且降低胃部疾病和胃癌的發生。如果感染幽門桿菌,會不會傳染給其他人?如何知道被感染?
目前研究顯示幽門桿菌主要經口傳染,其中包括唾液、攝取不乾淨的食物和飲水。現今台灣仍有很大比例的民眾為潛在感染帶原者,且年齡越大比例越高,也因為沒有使用公筷碗碟的習慣,常常易發生家庭群居感染。
目前檢驗幽門桿菌的方法,主要為經由胃鏡切片以進行尿素酶或組織學檢查來偵測。另外,還有非侵入性的方式,包括碳十三素呼氣實驗法與糞便抗原測定法,這兩者都非常簡單方便且敏感度極高。如何根治幽門桿菌感染?
目前主要的治療配方為質子幫浦抑制劑(PPI)+兩種抗生素,治療時間為1至2週,根除率可達90%左右。在療程結束的4週以後,一般會採取呼氣測定法來確定幽門桿菌是否還存在。若第一線治療失敗,才會使用第二線抗生素來治療,有必要時甚至會檢驗對抗生素的抗藥性。哪些人被列為主要治療的對象?
1. 研究顯示需要長期服用心臟科抗血小板或抗凝血藥物(如:保栓通或阿司匹林)的患者,若檢查出有胃潰瘍合併幽門桿菌感染,則根除此菌將有效降低病患日後發生胃潰瘍的比例。
2. 若有胃發炎合併萎縮或腸化生這類的病患,根除幽門桿菌可有效防止病程的持續。
3. 胃黏膜相關組織的淋巴瘤也被證實能夠透過根除幽門桿菌,達到有效治療癌症的效果。
4. 幽門桿菌感染的病患在臨床上接受藥物根治後,其消化不良的症狀也被證實可有效被改善。 -
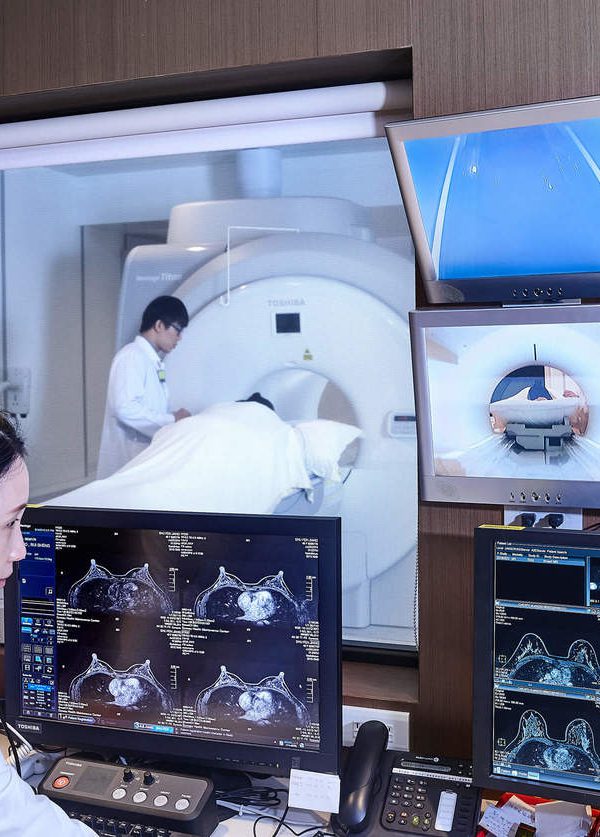
淺談影像醫學癌症篩檢
永越影像醫學中心 丘思穎醫師
癌症是國人的十大死因第一位,相信大家並不陌生,但是為什麼連續多年蟬聯榜首呢?原因是早期癌症的症狀多不明顯,導致人們的疏忽,當有臨床症狀時,可能已經不易控制了。此時,除了自己受到癌細胞無情的摧殘,也會帶給家人莫大的負擔。
其實癌症並不可怕,若能早期發現,再配合現今先進的醫療技術,絕大多數是可以有很好的治癒率及預後。藉由磁振造影檢查、電腦斷層檢查,以及超音波檢查等,依據這些影像學檢查對特定器官的優勢,完整呈現身體各個器官組織解剖構造資訊,使癌症能被及早發現,而達到早期治療的目的。
針對死亡率居首的肺癌,在影像學檢查上,經常使用胸部X光做為檢查方法,這是一種使用最廣泛、也最方便的肺癌篩檢工具。然而,由於胸部X光檢查偵測病灶的靈敏度偏低,加上近年來低劑量胸部電腦斷層檢查大幅的提高了早期肺癌的偵測率,所以在高階健檢上被廣泛的應用。
至於腹腔中的實質臟器,包括肝臟、膽道系統、胰臟、腎臟、脾臟等,一般常用超音波檢查,可達到初步篩檢的目的。不過,由於超音波對上腹部器官的解析度以及穿透力有一定限制。因此,對於高危險群朋友及需進一步做診斷性影像檢查時,可以考慮採用電腦斷層檢查或磁振造影檢查;前者(電腦斷層檢查)幾乎不受腸氣的影像,可以提供非常好的軟組織解析度以及非常高的病灶偵測率,而後者(磁振造影檢查)則同時具有無輻射的優點。
乳癌的篩檢,以乳房X光攝影檢查以及乳房超音波檢查最為廣泛採用。乳房X光攝影檢查,可以偵測乳房內的微鈣化點或是局部的組織變形,對於乳癌篩檢,具有不可取代的重要性;超音波檢查不具輻射性,適用於所有年齡層的女性,除了可以偵測乳房內的占位性病灶,並可協助區分病灶的良惡性。除此之外,近年來乳房磁振造影檢查的應用,更加提高了乳房病灶的偵測靈敏度。
還有一個容易被忽略的器官是甲狀腺。甲狀腺癌的最佳篩檢方式為超音波檢查。高解析度超音波檢查可以偵測很小甲狀腺病灶,一旦發現可疑病灶經抽吸確診為甲狀腺癌,通常治療的預後非常好,可說是現代高階醫療影像檢查的新貢獻。
其實癌症不可怕,可怕的是您不知道它已存在。透過精確的影像學檢查,得以早期發現進而及早治療,故定期健檢的重要性是不可忽略的。提醒大家經常注意身體,愛護自己,才會有健康無憂的人生。
版權所有 未經同意不得使用。醫療機構網際網路資訊管理辦法聲明:禁止任何網際網路服務業者轉錄本網路資訊之內容供人點閱。